中國醫藥大學急診醫學科 陳維恭
淺談學習里程碑
隨著網路科技的快速發展,知識取得已經不再侷限於課堂上,這也對人類傳統學習模式起了根本性地改變。就是最近幾年教育界十分熱門的話題翻轉教室(flipped classroom),也正是透過輔助網路學習,將師生關係從過去「教、學、考」的模式,轉變成一種全新「學、考、教」的新思維。而在此氛圍下,所謂終生學習與自主學習,將不再淪為遙不可及的口號。雖然,不同文化背景與社會的學習慣性,對這些新模式的接受程度不一定相同,也未必要照單全收,但了解及面對這樣的趨勢仍然是必要的。
醫學教育既是高等教育又是專業教育的重點,因此自然無法在這波教育改革的潮流中置身事外。不論是醫學院內的醫學教學或畢業後的住院醫師訓練,都會受到一定程度的衝擊。而且,可以預見的是,這些改革的聲浪只會越來越急且越來越兇。台灣醫學教育為了跟上這股國際趨勢,事實上已經有許多教育先進陸續在各不同層面上從事改革當中。
以下就簡單介紹專科訓練學習里程碑(milestone)的模式,並分享急診醫學會在這方面推動的初步經驗。
一 學習里程碑的發展
2009年起,美國畢業後醫學教育評鑑委員會(The Accreditation Council for Graduate Medical Education, ACGME)及美國醫學專科委員會(American Board of Medical Specialties ,ABMS)共同討論出一種新的評量方式就叫學習里程碑。
學習里程碑是在以核心能力為導向之醫學教育(competency-based medical education ,CBME)下所衍生出來的一種學習概念。CBME基本上揭櫫了未來四個學習的主要改變,包括,1. 訓練應聚焦在結果的好壞;2. 要以核心能力為訓練的主軸;3. 不再強調以時間作為訓練的基本要求;4. 倡導以學習者為中心的訓練。學習里程碑正是在此理念下的產物。
實際上這個新訓練模式的發展,可溯源自一種稱為Rubrics(中文翻譯成評量表或評量準則)的評核方式。Rubrics是一種以學習成效為基礎(performance-base)的評量方法。Rubrics跟其他教育評量方法最大的不同,在於其著重於對學習「結果」的評量。這樣的評量方法,不僅可以幫助教師有效地了解學習者的學習成果,同時也能讓學習者透過評核的結果與建議,修正自己學習上的弱點與不足,而非聚焦在傳統考試分數的高低上。Rubrics還有另一個重要的功能,就是能刺激學習者的主動學習與自我成長。對於一些諸如團隊合作、溝通能力、系統下的運作等等過去欠缺固定、客觀的評核,里程碑也能提供了一個可以遵循的標準。這剛好讓ACGME一再強調以六大核心能力為導向的訓練,有了一個可以實際操作、運用的模式。
二、學習里程碑的優點與缺點
學習里程碑目前主要是運用在畢業後住院醫師的訓練上。其內容,主要包括兩大部分,一個是由核心能力(competencies)及其所衍生出來的次核心能力(subcompetencies);另一個則是明確的里程碑及評量階層。表一是Swing等(2013)整理了美國7個不同專科學會各自討論出來的次核心能力與里程碑數。從此表可看出,每一個學會的次核心能力都不一樣,而且每一個階層所要評核的里程碑數也不盡相同。截至目前為止,美國幾個重要的學科,幾乎都已陸續發展出各自的里程碑。
次核心能力下的里程碑,包含了五個階層。這樣的設計主要是來自 Dreyfus 專業學成模式(Dreyfus model of skill acquisition)。此模式將專業取得過程分為初學(Novice)、進步(Advanced beginner)、勝任(Competent)、精通(Proficient)及專家(Expert)等五階。每一階就代表受訓者在這一核心能力上的學習結果。
使用里程碑作為專科醫師訓練評量的好處包括
一、提供受訓者連續性的觀察:里程碑明確列出學習者每一個次核心能力應具備的知識或技能。因此,對受訓者而言,每一個次核心能力的學習歷程,在未達標準前都必須持續接受考評,直到達到精通或專家的階層。
二、受訓者能清楚自身不足的地方:因為評核的內容十分清楚,學生不僅能依據里程碑的內容了解自身學習的弱點,老師也能直接點出學生需加強的地方。
三、涵蓋到六大核心能力的評估:六大核心能力中有關專業素養、人際關係及溝通技巧、工作中學習及成長、制度下之臨床工作等四項是最難評估的項目。利用學習里程碑,學會可以設計出希望受訓者每一個階層應該達到的目標,同時也讓受訓者有了明確的學習方向。
四、可激勵受訓者的主動學習:CBME的觀念是不再強調以受訓時間作為學習的基本要求,取而代之的是以里程碑來決定受訓者是否完成訓練。因此,理論上當受訓者完成所有學習里碑的要求後,就有資格申請專科醫師的甄試。而這樣的思維除可以刺激受訓者更加努力地學習外,也讓完成訓練者的能力標準趨於一致。
表一 美國7個專科學會六大核心能力里程碑一覽表
話說回來,不可能僅用一套制度就能讓醫學教育達到盡善盡美的境界。因此,專科訓練要採用里程碑也會出現一些問題,例如
一、次核心能力的設計無法完備:舉例來說,六大核心能力是為了矯正臨床醫師過度向知識與技能傾斜下的產物。但無可諱言地,病人照護及醫學知識兩者,仍是傳統專科訓練最重要的部分,也是醫師平日最主要的工作。而要成為一位能獨當一面的專科醫師,必須具備的知識與技能何其多。如何設計一套完善的里程碑,無疑地是一大挑戰。美國許多專科(特別是外科系統)雖然已經發展出case logs的模式作為搭配,但兩者間如何操作與互補,至今仍沒有明確的經驗可供分享。
二、里程碑的內容與數量無法面面俱到:次核心能力及其下的里程碑內容與項目,都是依據各專科學會的開會討論出來的。以急診醫學為例,病人照護上有14項;醫學知識及工作中的成長都只有1項;其餘三個能力則各有2-3項。這些項目雖然比起傳統的訓練更清楚,但正因為被明確的表列後,反而出現許多不足之處。里程碑太少,會讓訓練內容變得太簡單,但太多又會讓次核心能力會變得太雜亂。如何拿捏其中的分寸,除了必須累積更多的操作經驗外,也考驗著每個學會的設計理念。
三、很難跳出傳統以年資為基礎的框架:里程碑雖融入CBME不強調以年資為考量的精神,但實際執行上,不同年資的住院醫師因經驗的不同,自然無法不考量其不同的評量內容。以急診醫學病人照護(PC4)的診斷 (Diagnosis)為例,受訓者接觸疾病的嚴重度,會隨著不同年資而有所不同,因此在不同年資就可能出現不同的階層,甚至會有倒退的情形。定期的里程碑評核雖然可以解決這個問題,但概念上還是很難不將住院醫師的年資列入考慮。
三、急診醫學會學習里程碑的發展
台灣急診醫學會一直十分積極地與國際醫學教育改革接軌。2012年就在美國急診醫學(ACEP)專科委員會於年底公佈其學習里程碑(有227項)後,急診醫學會便開始啟動本土化里程碑的建設。2013年除起陸續翻譯及完成逐條審查修正外,並完成德懷專家會議信效度化,接著於2014年公告23項次核心能力及228個里程碑。2015年起的急診專科醫師訓練機構訪查,便開始試行本案。
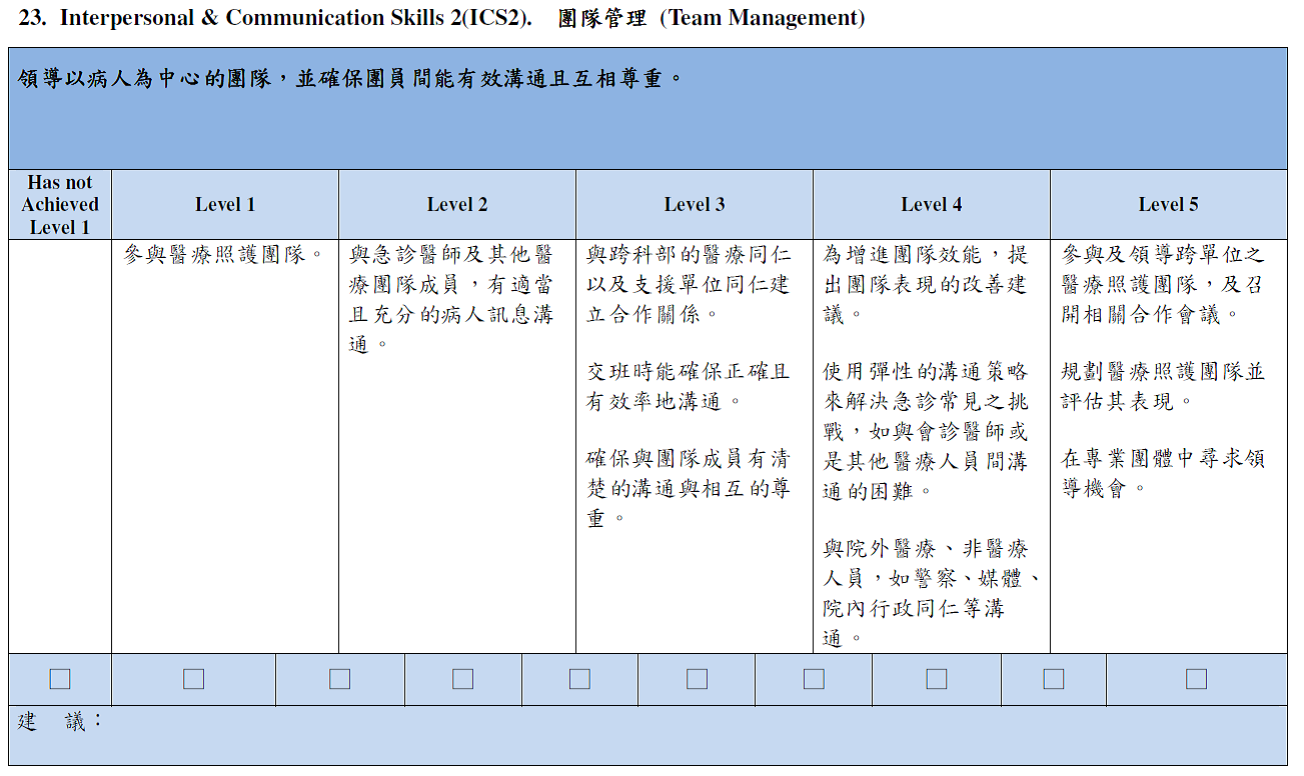
圖一是急診醫學會在六大核心能力中人際及溝通技能(interpersonal & communication skill)這個次核心能力的第二項團隊管理,其中便規劃了11個學習里程碑。
圖二則是急診醫學會為方便各訓練機構操作學習里程碑,特介紹某醫院利用google免費網路程式所設計出來的評量表。本表的好處是方便學生及老師,利用智慧型手機於任何時間及場合執行評量,同時還能提供管理者收集每位學生整體的學習狀況。如果醫院資訊人員能配合,各訓練機構均可設計出類似的網頁,方便老師與受訓者使用。
圖一 急診學習領程碑範例


四、推動學習里程碑的關鍵
根據初步的經驗,里程碑要成功最主要的關鍵有二點,一是里程碑設計的完整性;二是評量老師的專業性與一致性。
如前所述,即便大家都認同六大核心能力的重要性,但許多專科的訓練內容都十分複雜,因此實際操作上並不容易。制訂里程碑一定要同時考慮實務與理想,並多 方討論。如果里程碑的設計未臻完備或未能妥善搭配其他評量工具,那麼這個制度最終也可能落得「雷聲大雨點小」的後果。所以,每施行一段時間後就應定期檢討 成效與缺失,才能逐步建立一個長期使用的模式。
學習里程碑雖強化了受訓者的自我學習,卻沒有減輕老 師的負擔。相反地,這個制度要能落實,老師的功能與評量專業反而更加重要。如果,參與評量的老師專業性不足或參與度不夠,就無法正確地回饋學生的學習結果,勢必讓這個模式的成效大打折扣。各專科學會要落實里程碑,當務之急就是要訓練能正確操作里程碑的老師。
五、結論
整體來說,學習里程碑的模式,改善了過去評斷受訓者核心能力無所適從的窘境。然而,運用這個評量方式是否保證能培育一個期待中的專科醫師,端看各學會如何 巧妙發揮系統的優點,並培育一群能善用此系統的老師。未來,學習里程碑的使用如果能讓住院醫師的訓練更加扎實,甚至有機會擴及到醫學院學生的基礎教育上, 就讓我們拭目以待!
參考資料
1. Boateng BA, Bass LD, Blaszak RT, et al. The development of a competency-based assessment rubric to measure resident milestones. Journal of Graduate Medical Education 2009;Sept:45-48.
2. Frank JR , Snell LS, Cate OT, et al. Competency-based medical education: theory to practice Medical Teacher 2010; 32(8) : 638-645.
3. Swing SR, Beeson MS, Carraccio C, et al. Educational Milestone Development in the First 7 Specialties to Enter the Next Accreditation System. Graduate Medical Education 2013;(5):98-106.
4. Philibert I, Brigham T, Edgar L, et al. Organization of the Educational Milestones for Use in the Assessment of Educational Outcomes. Journal of graduate medical 2014;6(1):177-182.
5. Wallace A. Carter Jr ,Milestone Myths and Misperceptions Journal of Graduate Medical Education: 2014;6(1):18-20.
6. Ludmerer KM, Johns M E. Reforming Graduate Medical Education JAMA. 2005;294(9):1083-1087.
7. Pangaro LN. Two Cheers for Milestones Journal of Graduate Medical Education, 2015;3:4-6.